Escamas
Descamación de la piel; Piel escamosa; Trastorno papuloescamoso; IctiosisEs el desprendimiento o descamación visible de las capas externas de la piel. Estas capas se denominan capa córnea.
Causas
Las escamas pueden ser causadas por piel seca, ciertas afecciones inflamatorias de la piel o infecciones.
Algunos ejemplos de los trastornos que pueden causar escamas incluyen:
-
Eccema
Eccema
Es un trastorno cutáneo prolongado (crónico) que consiste en erupciones pruriginosas y descamativas. Es un tipo de eccema. Otras formas de dermatiti...
 ImagenLea el artículo ahora Marcar el artículo como favorito
ImagenLea el artículo ahora Marcar el artículo como favorito - Infecciones por hongos, como la tiña o la tiña versicolor
Tiña
Es una infección cutánea causada por un hongo. Con frecuencia, se presentan varios parches de tiña en la piel al mismo tiempo. El nombre médico de ...
 ImagenLea el artículo ahora Marcar el artículo como favorito
ImagenLea el artículo ahora Marcar el artículo como favoritoTiña versicolor
Es una infección micótica común de la capa externa de la piel.
 ImagenLea el artículo ahora Marcar el artículo como favorito
ImagenLea el artículo ahora Marcar el artículo como favorito -
Psoriasis
Psoriasis
Es una afección cutánea que provoca enrojecimiento, escamas plateadas e irritación de la piel. La mayoría de las personas con psoriasis presentan pa...
 ImagenLea el artículo ahora Marcar el artículo como favorito
ImagenLea el artículo ahora Marcar el artículo como favorito -
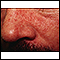
Dermatitis seborreica
Dermatitis seborreica
Es una afección cutánea, inflamatoria y común. Provoca que se formen escamas, que van de blancas a amarillentas, en áreas grasosas como el cuero cab...
 ImagenLea el artículo ahora Marcar el artículo como favorito
ImagenLea el artículo ahora Marcar el artículo como favorito -
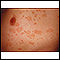
Pitiriasis rosada
Pitiriasis rosada
Es un tipo común de erupción cutánea que se observa con más frecuencia en los adultos jóvenes.
 ImagenLea el artículo ahora Marcar el artículo como favorito
ImagenLea el artículo ahora Marcar el artículo como favorito - Lupus eritematoso discoide, un trastorno autoinmunitario
Trastorno autoinmunitario
Un trastorno autoinmunitario ocurre cuando el sistema inmunitario ataca y destruye tejido corporal sano por error. Hay más de 80 trastornos autoinmu...
 ImagenLea el artículo ahora Marcar el artículo como favorito
ImagenLea el artículo ahora Marcar el artículo como favorito - Trastornos genéticos cutáneos llamado ictiosis
Cuidados en el hogar
Si su proveedor de atención médica le diagnostica piel reseca, probablemente se le recomendará tomar medidas de cuidado personal:
Medidas de cuidado personal
La resequedad de la piel se produce cuando ésta pierde demasiada agua y aceite. La resequedad de la piel es común y puede afectar a cualquier person...

- Humecte su piel con un ungüento, crema o loción de 2 a 3 veces al día, o tanto como lo necesite.
- Los humectantes ayudan a guardar la humedad, por lo que funcionan mejor en piel húmeda. Después del baño, seque su piel con palmaditas luego aplique su humectante.
- Solo báñese una vez al día. Tome baños cortos con agua tibia o duchas. Limite su tiempo de 5 a 10 minutos. Evite tomar baños o duchas con agua caliente.
- En lugar de un jabón regular, utilice limpiadores para piel sensible o jabones con humectante.
- Evite restregar su piel.
- Tome mucha agua.
- Si su piel se inflama, pruebe usar cremas o lociones de venta libre que contengan cortisona.
Si su proveedor le diagnostica un trastorno de la piel, como una enfermedad inflamatoria u hongos, siga las instrucciones de cuidado en el hogar. Estas pueden incluir utilizar un medicamento para su piel. También puede necesitar tomar algún medicamento por vía oral.
Cuándo contactar a un profesional médico
Contacte a su proveedor si los síntomas en su piel continúan y las medidas de cuidado personal no son efectivas.
Lo que se puede esperar en el consultorio médico
Su proveedor realizará un examen físico para revisar de cerca su piel. Se le pueden hacer preguntas como cuándo inició la descamación de su piel, qué otros síntomas tiene, y qué cuidados personales ha tenido en casa.
Es posible que necesite una prueba de sangre para descartar otras afecciones.
El tratamiento depende de la causa del problema de la piel. Es posible que necesite aplicar medicamento directamente en la piel o tomarlo por vía oral.
Referencias
Dinulos JGH. Psoriasis and other papulosquamous diseases. In: Dinulos JGH, ed. Habif's Clinical Dermatology. 7th ed. Philadelphia, PA: Elsevier; 2021:chap 8.
Marks JG, Miller JJ. Scaling papules, plaques, and patches. In: Marks JG, Miller JJ, eds. Lookingbill and Marks' Principles of Dermatology. 6th ed. Philadelphia, PA: Elsevier; 2019:chap 9.
-
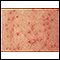
Psoriasis - magnificada por 4 - ilustración
Esta fotografía, ampliada a una resolución del 400%, muestra una lesión de la psoriasis, en la cual se aprecian las escamas blanquecinas que le dan su típica apariencia plateada.
Psoriasis - magnificada por 4
ilustración
-
Pie de atleta - tiña podal - ilustración
El paciente de la fotografía tiene pie de atleta (tiña pedis). La tiña, también llamada dermatofitosis, es una infección causada por un hongo que crece en la piel y que toma su nombre según el área afectada del cuerpo (como por ejemplo, tiña pedis, para referirse al pie).
Pie de atleta - tiña podal
ilustración
-
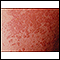
Primer plano - eczema, atópico - ilustración
Esta vista muestra las manchas rojas y escamosas llamadas placas que son característicos de la dermatitis atópica.
Primer plano - eczema, atópico
ilustración
-
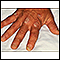
Dermatofitosis - tiña de la mano en el dedo - ilustración
Esta es una fotografía de dermatofitosis o tiña de la mano en el dedo. Esta infección micótica se inflama y descama.
Dermatofitosis - tiña de la mano en el dedo
ilustración
-
Psoriasis - magnificada por 4 - ilustración
Esta fotografía, ampliada a una resolución del 400%, muestra una lesión de la psoriasis, en la cual se aprecian las escamas blanquecinas que le dan su típica apariencia plateada.
Psoriasis - magnificada por 4
ilustración
-
Pie de atleta - tiña podal - ilustración
El paciente de la fotografía tiene pie de atleta (tiña pedis). La tiña, también llamada dermatofitosis, es una infección causada por un hongo que crece en la piel y que toma su nombre según el área afectada del cuerpo (como por ejemplo, tiña pedis, para referirse al pie).
Pie de atleta - tiña podal
ilustración
-
Primer plano - eczema, atópico - ilustración
Esta vista muestra las manchas rojas y escamosas llamadas placas que son característicos de la dermatitis atópica.
Primer plano - eczema, atópico
ilustración
-
Dermatofitosis - tiña de la mano en el dedo - ilustración
Esta es una fotografía de dermatofitosis o tiña de la mano en el dedo. Esta infección micótica se inflama y descama.
Dermatofitosis - tiña de la mano en el dedo
ilustración
Actualizado: 6/7/2023
Versión en inglés revisada por: Elika Hoss, MD, Assistant Professor of Dermatology, Mayo Clinic, Scottsdale, AZ. Also reviewed by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.