Vaginismo
Disfunsión sexual - vaginismoEs un espasmo de los músculos que rodean la vagina, que ocurre en contra de su voluntad. El espasmo hacen que la vagina sea muy estrecha y pueden evitar la actividad sexual y los exámenes médicos.
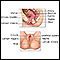
Vagina
Es la parte del cuerpo femenino que conecta la matriz (útero) y el cuello uterino a la parte externa del cuerpo.
Causas
El vaginismo es un problema sexual. Tiene varias causas posibles, que incluyen:
Problema sexual
Muchas mujeres experimentan disfunción sexual en algún momento de su vida. Este es un término médico que significa que usted está teniendo problemas...

- Un trauma o abuso sexual pasado
- Factores de salud mental
- Una respuesta que se desarrolla debido al dolor físico
- Relaciones sexuales
En algunas ocasiones, no se puede encontrar ninguna causa.
El vaginismo es una afección poco común.
Síntomas
Los síntomas principales son:
- Penetración vaginal difícil o dolorosa durante la relación sexual. Tal vez no sea posible la penetración vaginal.
- Dolor vaginal durante la relación sexual o un examen pélvico.
Las mujeres con vaginismo suelen tornarse ansiosas ante las relaciones sexuales. Esto no quiere decir que no puedan excitarse sexualmente. Muchas mujeres con este problema pueden tener orgasmos cuando se estimula el clítoris.
Pruebas y exámenes
Un examen pélvico puede confirmar el diagnóstico. Es necesario realizar una historia clínica y un examen físico completo para buscar otras causas de dolor con la relación sexual (dispareunia).
Tratamiento
Un equipo de atención médica compuesto por un ginecólogo, un terapeuta físico y un asesor sexual puede ayudar con el tratamiento.
El tratamiento consiste en una combinación de terapia física, educación, asesoría y ejercicios tales como contracción y relajación de los músculos del piso pélvico (ejercicios de Kegel).
Ejercicios de Kegel
Los ejercicios de Kegel pueden ayudar a fortalecer los músculos del suelo pélvico debajo del útero, la vejiga y el intestino (grueso). Pueden ayudar...
Lea el artículo ahora Marcar el artículo como favoritoSu proveedor puede recomendar la inyección de medicamentos para ayudar a relajar los músculos de la vagina.
Se recomiendan ejercicios de dilatación vaginal mediante dilatadores plásticos. Este método ayuda a hacer a la persona menos sensible a la penetración vaginal. Estos ejercicios deben hacerse bajo la dirección de un sexólogo, un terapeuta físico u otro proveedor de atención médica. La terapia debe involucrar a la pareja y poco a poco puede llevar a un contacto más íntimo. Con el tiempo, probablemente la relación sexual sea posible.
Su proveedor le dará más información. Los temas pueden incluir:
- Anatomía sexual
- Ciclo de la respuesta sexual
- Mitos comunes sobre el sexo
Expectativas (pronóstico)
Las mujeres que reciben tratamiento de un especialista en terapia sexual muy a menudo pueden superar este problema.
Referencias
Cowley DS, Burke A, Lentz GM. Additional considerations in gynecologic care. In: Gershenson DM, Lentz GM, Valea FA, Lobo RA, eds. Comprehensive Gynecology. 8th ed. Philadelphia, PA: Elsevier; 2022:chap 9.
Kocjancic E, Iacovelli V, Acar O. Sexual function and dysfunction in the female. Partin AW, Dmochowski RR, Kavoussi LR, Peters CA, eds. Campbell-Walsh-Wein Urology. 12th ed. Philadelphia, PA: Elsevier; 2021:chap 74.
Rowen TS, Simon JA. Sexual dysfunction in the female. In: Robertson RP ed. DeGroot's Endocrinology. 8th ed. Philadelphia, PA: Elsevier; 2023:chap 128.
-
Anatomía reproductora femenina - ilustración
Las estructuras internas de la anatomía reproductora femenina son el útero, los ovarios y el cuello uterino. Las estructuras externas comprenden los labios menores y los mayores, la vagina y el clítoris.
Anatomía reproductora femenina
ilustración
-
Anatomía del sistema reproductor femenino (sagital medial) - ilustración
Sistemas urinario y reproductivo femeninos.
Anatomía del sistema reproductor femenino (sagital medial)
ilustración
-
Anatomía reproductora femenina - ilustración
Las estructuras internas de la anatomía reproductora femenina son el útero, los ovarios y el cuello uterino. Las estructuras externas comprenden los labios menores y los mayores, la vagina y el clítoris.
Anatomía reproductora femenina
ilustración
-
Anatomía del sistema reproductor femenino (sagital medial) - ilustración
Sistemas urinario y reproductivo femeninos.
Anatomía del sistema reproductor femenino (sagital medial)
ilustración
Actualizado: 4/16/2024
Versión en inglés revisada por: John D. Jacobson, MD, Professor Emeritus, Department of Obstetrics and Gynecology, Loma Linda University School of Medicine, Loma Linda, CA. Also reviewed by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.