Atresia pulmonar
Atresia pulmonar - tabique íntegro; APTI; Cardiopatía congénita - atresia pulmonar; Cardiopatía cianótica - atresia pulmonar; Válvula - trastorno de atresia pulmonarEs una forma de enfermedad cardíaca en la cual la válvula pulmonar no se forma de manera apropiada. Está presente desde el nacimiento (enfermedad cardíaca congénita). La válvula pulmonar es una abertura en el lado derecho del corazón que regula el flujo de sangre desde el ventrículo derecho (cámara de bombeo del lado derecho) hacia los pulmones.
En la atresia pulmonar, las valvas de la válvula están fusionadas. Esto hace que se forme una capa sólida de tejido donde debería estar la abertura de la válvula. Como consecuencia, el flujo normal de sangre a los pulmones se bloquea. Debido a este defecto, la sangre del lado derecho del corazón no puede llegar a los pulmones para recoger oxígeno.
Causas
Como sucede con la mayoría de las enfermedades cardíacas congénitas, no hay una causa conocida para la atresia pulmonar. La afección está vinculada con otro tipo de defectos cardíacos congénitos llamada conducto arterial persistente (CAP).
Conducto arterial persistente
Es una afección en la cual el conducto arterial no se cierra. La palabra "persistente" significa abierto. El conducto arterial es un vaso sanguíneo ...
La atresia pulmonar puede ocurrir con o sin la presencia de una comunicación interventricular (CIV).
Comunicación interventricular (CIV)
Se refiere a un orificio en la pared que separa los ventrículos derecho e izquierdo del corazón. Es uno de los defectos cardíacos congénitos (presen...

- Si la persona no tiene una CIV, la afección se denomina atresia pulmonar con tabique ventricular íntegro (APTI).
- Si la persona tiene ambos problemas, la afección se denomina atresia pulmonar con CIV. Esta es una forma extrema de tetralogía de Fallot.
Tetralogía de Fallot
Es un tipo de defecto cardíaco congénito. Esto significa que está presente al nacer.
 ImagenLea el artículo ahora Marcar el artículo como favorito
ImagenLea el artículo ahora Marcar el artículo como favorito
Aunque ambas afecciones se denominan atresia pulmonar, son, de hecho, anomalías diferentes. Este artículo aborda la atresia pulmonar sin una CIV.
La gente que tiene APTI también puede tener una válvula tricúspide con un desarrollo deficiente. Igualmente, puede tener un ventrículo derecho subdesarrollado o muy grueso y vasos sanguíneos anormales irrigando el corazón. Con menos frecuencia, las estructuras en el lado izquierdo, la válvula aórtica y la aurícula derecha se ven comprometidas.
Síntomas
Los síntomas casi siempre se presentan en las primeras horas de vida, aunque pueden tomar hasta varios días.
Dichos síntomas pueden incluir:
- Color azulado de la piel (cianosis) debido a un nivel bajo de oxígeno en la sangre
- Respiración rápida
- Fatiga
- Hábitos alimentarios deficientes (los bebés pueden cansarse mientras los amamantan o sudar durante las alimentaciones)
- Dificultad respiratoria
Pruebas y exámenes
El proveedor de atención médica utilizará un estetoscopio para auscultar el corazón y los pulmones. La gente con un CAP presenta un soplo cardíaco característico que se puede escuchar con este instrumento.
Se pueden ordenar los siguientes exámenes:
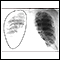
- Radiografía de tórax
Radiografía de tórax
Es una radiografía del tórax, los pulmones, el corazón, las grandes arterias, las costillas y el diafragma.
 ImagenLea el artículo ahora Marcar el artículo como favorito
ImagenLea el artículo ahora Marcar el artículo como favorito - Ecocardiografía
Ecocardiografía
Es un examen que utiliza ondas sonoras para crear imágenes del corazón. Dicha imagen, y la información que produce, son mucho más detalladas que una...
 ImagenLea el artículo ahora Marcar el artículo como favorito
ImagenLea el artículo ahora Marcar el artículo como favorito - Electrocardiograma (ECG)
Electrocardiograma (ECG)
Un electrocardiograma (ECG) es un examen que registra la actividad eléctrica del corazón.
 ImagenLea el artículo ahora Marcar el artículo como favorito
ImagenLea el artículo ahora Marcar el artículo como favorito - Cateterismo cardíaco
Cateterismo cardíaco
Es un procedimiento que consiste en pasar una sonda delgada y flexible (catéter) hasta el lado derecho o izquierdo del corazón. El catéter casi siem...
 ImagenLea el artículo ahora Marcar el artículo como favorito
ImagenLea el artículo ahora Marcar el artículo como favorito - Oximetría del pulso -- muestra la cantidad de oxígeno en la sangre
Tratamiento
Generalmente, se emplea un medicamento llamado prostaglandina E1 para ayudar a que la sangre se movilice (circule) hacia los pulmones. Este medicamento mantiene un vaso sanguíneo abierto entre la arteria pulmonar y la aorta. Este vaso sanguíneo se denomina CAP.
Hay múltiples tratamientos posibles, pero el que se elija depende de la magnitud de las anomalías cardíacas que acompañen al defecto de la válvula pulmonar. Los tratamientos invasivos potenciales incluyen:
- Reparación biventricular -- Esta cirugía separa el flujo sanguíneo hacia los pulmones de la circulación al resto del cuerpo, creando dos ventrículos que bombean.
- Paliación univentricular -- Esta cirugía separa el flujo sanguíneo hacia los pulmones de la circulación al resto del cuerpo, construyendo un ventrículo que bombea.
- Trasplante de corazón.
Expectativas (pronóstico)
La cirugía puede ayudar en la mayoría de los casos. El pronóstico del bebé depende de:
- El tamaño y conexiones de la arteria pulmonar (la arteria que lleva sangre a los pulmones)
- Qué tan bien esté latiendo el corazón
- Qué tan bien están formadas las otras válvulas cardíacas y cuánto están filtrando
El desenlace clínico varía debido a las diferentes formas de esta anomalía. Un bebé puede necesitar únicamente un solo procedimiento o podría necesitar tres o más cirugías y tener un solo ventrículo funcional.
Posibles complicaciones
Las complicaciones pueden incluir:
- Retraso del crecimiento y desarrollo
- Convulsiones
- Accidente cerebrovascular
- Endocarditis infecciosa
- Insuficiencia cardíaca
- Muerte
Cuándo contactar a un profesional médico
Comuníquese con su proveedor si el bebé tiene:
- Problemas respiratorios
- Piel, uñas, o labios con apariencia azulada (cianosis)
Prevención
No hay ninguna forma conocida de prevenir esta afección.
Las mujeres que planean quedar embarazadas deben vacunarse contra la rubéola si aún no son inmunes. La infección por rubéola en una mujer embarazada puede causar enfermedad cardíaca congénita.
Las mujeres embarazadas deben recibir una buena atención prenatal:
- Evitar el alcohol y las drogas ilegales durante el embarazo.
- Informarle a su proveedor que están en embarazo antes de comenzar a tomar cualquier medicamento nuevo.
- Realizarse un examen de sangre al inicio del embarazo para saber si son inmunes a la rubéola. Si no son inmunes, evitar cualquier exposición a la rubéola y vacunarse inmediatamente después del parto.
- Las mujeres embarazadas que tengan diabetes deben tratar de tener un buen control de su nivel de azúcar en la sangre.
Algunos factores hereditarios pueden desempeñar un papel en la enfermedad cardíaca congénita. Muchos familiares pueden ser afectados. Si está planeando quedar en embarazo, hable con su proveedor sobre una prueba de detección de enfermedades genéticas.
Si el defecto se detecta antes del nacimiento, algunos especialistas médicos (como un cardiólogo pediatra, un cirujano cardiotorácico y un neonatólogo) pueden estar presentes durante el nacimiento, y prestos para ayudar en la medida de lo necesario. Esta preparación puede significar la diferencia entre la vida y la muerte para algunos bebés.
Referencias
Valente AM, Dorfman AL, Babu-Narayan SV, Kreiger EV. Congenital heart disease in the adolescent and adult. In: Libby P, Bonow RO, Mann DL, Tomaselli GF, Bhatt DL, Solomon SD, eds. Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine. 12th ed. Philadelphia, PA: Elsevier; 2022:chap 82.
Well A, Fraser CD. Congenital heart disease. In: Townsend CM Jr, Beauchamp RD, Evers BM, Mattox KL, eds. Sabiston Textbook of Surgery. 21st ed. St Louis, MO: Elsevier; 2022:chap 59.
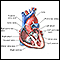
Corte transversal por el medio del corazón - ilustración
La parte interna del corazón está compuesta por válvulas, cavidades y vasos asociados.
Corte transversal por el medio del corazón
ilustración
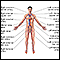
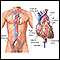
Vista anterior del corazón - ilustración
Entre las estructuras externas del corazón se encuentran los ventrículos, las aurículas, las arterias y las venas. Las arterias transportan la sangre desde el corazón mientras que las venas llevan la sangre al corazón. El color azul de los vasos indica que éstos transportan sangre con un contenido de oxígeno relativamente bajo y un alto contenido de dióxido de carbono. El color rojo indica que transportan sangre con un contenido de oxígeno relativamente alto y un bajo contenido de dióxido de carbono.
Vista anterior del corazón
ilustración
Corte transversal por el medio del corazón - ilustración
La parte interna del corazón está compuesta por válvulas, cavidades y vasos asociados.
Corte transversal por el medio del corazón
ilustración
Vista anterior del corazón - ilustración
Entre las estructuras externas del corazón se encuentran los ventrículos, las aurículas, las arterias y las venas. Las arterias transportan la sangre desde el corazón mientras que las venas llevan la sangre al corazón. El color azul de los vasos indica que éstos transportan sangre con un contenido de oxígeno relativamente bajo y un alto contenido de dióxido de carbono. El color rojo indica que transportan sangre con un contenido de oxígeno relativamente alto y un bajo contenido de dióxido de carbono.
Vista anterior del corazón
ilustración
Actualizado: 10/23/2023
Versión en inglés revisada por: Michael A. Chen, MD, PhD, Associate Professor of Medicine, Division of Cardiology, Harborview Medical Center, University of Washington Medical School, Seattle, WA. Also reviewed by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.