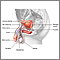
Testículo no descendido
Criptorquidia; Escroto vacío - testículos no descendidos; Escroto - vacío (testículos no descendidos); Monorquidia; Testículos desaparecidos - no descendidos; Testículos retráctilesLos testículos no descendidos ocurren cuando uno o ambos testículos no logran bajar al escroto antes de nacer.
Causas
En la mayoría de los casos, los testículos de un niño descienden al escroto para cuando él tiene 6 meses de edad. Los testículos no descendidos son comunes en los bebés que nacen prematuros. El problema se presenta menos en los bebés a término.
Testículos
Son 2 órganos reproductores masculinos en forma de huevo que se encuentran en el escroto. Producen los espermatozoides y la hormona masculina testos...
Algunos bebés tienen una afección llamada testículos retráctiles y es posible que el proveedor de atención médica no pueda localizarlos. En este caso, el testículo es normal, pero está retraído fuera del escroto por un reflejo muscular. Esto ocurre debido a que los testículos todavía son pequeños antes de la pubertad. Los testículos descenderán normalmente durante la pubertad y no se necesita cirugía.
Escroto
Es una parte del cuerpo masculino que se encuentra debajo del pene. Se trata del saco (bolsa) que contiene los testículos, el epidídimo y la parte i...

Los testículos que no descienden de forma natural al escroto se consideran anormales. Un testículo no descendido tiene una mayor probabilidad de presentar cáncer, incluso si se baja hasta el escroto con cirugía. El otro testículo también es más propenso a padecer cáncer.
Descender el testículo al escroto puede mejorar la producción de espermatozoides e incrementa las probabilidades de una buena fertilidad. Igualmente le permite al proveedor examinar el testículo para detectar cáncer a tiempo.
En otros casos, no se puede encontrar ningún testículo, ni siquiera durante la cirugía. Esto puede deberse a un problema que ocurrió mientras el bebé aún se estaba desarrollando antes de nacer.
Síntomas
La mayoría de las veces, no hay síntomas distintos a la ausencia del testículo en el escroto (esto se denomina escroto vacío).
Pruebas y exámenes
Un examen por parte del proveedor confirma que uno o ambos testículos no están en el escroto.
El proveedor puede o no ser capaz de sentir en la pared abdominal por encima del escroto el testículo que no ha descendido.
Se pueden realizar exámenes imagenológicos, como un ultrasonido o una tomografía computarizada.
Ultrasonido
Consiste en el uso de ondas sonoras de alta frecuencia para crear imágenes de órganos y estructuras dentro del cuerpo.
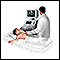
Tomografía computarizada
Una tomografía computarizada (TC) es un método de diagnóstico por imágenes que utiliza rayos X para crear imágenes transversales del cuerpo. Algunos ...

Tratamiento
En la mayoría de los casos, el testículo descenderá sin tratamiento durante el primer año de vida del niño. Si esto no ocurre, el tratamiento puede incluir:
- Inyecciones de hormonas (B-HCG o testosterona) para tratar de llevar el testículo hacia el escroto.
-
Cirugía (orquiopexia) para llevar el testículo hacia el escroto. Este es el principal tratamiento.
Cirugía (orquiopexia)
La reparación del testículo no descendido es la cirugía para corregir los testículos que no han bajado hasta la posición correcta en el escroto....
 ImagenLea el artículo ahora Marcar el artículo como favorito
ImagenLea el artículo ahora Marcar el artículo como favorito
Realizar la cirugía de manera oportuna puede prevenir el daño a los testículos y evitar la esterilidad. Es posible que sea necesario extirpar un testículo que no ha descendido y que se detecte posteriormente en la vida. Esto se debe a que el testículo probablemente no funcione bien y podría ofrecer un riesgo de cáncer.
Esterilidad
Infertilidad significa que usted no puede quedar embarazada (concebir). Hay dos tipos de infertilidad:La infertilidad primaria se refiere a las parej...
Expectativas (pronóstico)
La mayoría de las veces, el problema desaparece sin tratamiento. Los medicamentos o la cirugía para corregir la afección son efectivos en la mayoría de los casos. Cuando se haya corregido el problema, su proveedor le realizará exámenes testiculares de rutina.
En alrededor del 50% de los hombres con testículos no descendidos, no se pueden encontrar los testículos en el momento de la cirugía. Esto se denomina testículo ausente o desaparecido. Como se indicó anteriormente, esto puede deberse a algo que sucedió mientras el bebé todavía se estaba desarrollando durante el embarazo.
Posibles complicaciones
Las complicaciones pueden incluir:
- Daño al testículo por la cirugía
- Esterilidad posteriormente en la vida
-
Cáncer testicular en uno o en ambos testículos
Cáncer testicular
Es el cáncer que comienza en los testículos. Las glándulas reproductoras masculinas que están localizadas en el escroto.
 ImagenLea el artículo ahora Marcar el artículo como favorito
ImagenLea el artículo ahora Marcar el artículo como favorito
Cuándo contactar a un profesional médico
Consulte con su proveedor de su hijo si este parece tener un testículo que no ha descendido.
Referencias
Barthold JS, Hagerty JA. Etiology, diagnosis, and management of the undescended testis. In: Partin AW, Domochowski RR, Kavoussi LR, Peters CA, eds. Campbell-Walsh-Wein Urology. 12th ed. Philadelphia, PA: Elsevier; 2021:chap 46.
Chung DH. Pediatric surgery. In: Townsend CM Jr, Beauchamp RD, Evers BM, Mattox KL, eds. Sabiston Textbook of Surgery. 21st ed. St Louis, MO: Elsevier; 2022:chap 67.
Elder JS. Disorders and anomalies of the scrotal contents. In: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, eds. Nelson Textbook of Pediatrics. 21st ed. Philadelphia, PA: Elsevier; 2020:chap 560.
Robertson RP. Testicular dysgenesis syndrome and testicular tumors. In: Robertson RP, ed. DeGroot's Endocrinology. 8th ed. Philadelphia, PA: Elsevier; 2023:chap 115.
-
Anatomía reproductora masculina - ilustración
Las estructuras reproductivas masculinas son el pene, el escroto, los testículos, el epidídimo, las vesículas seminales y la próstata.
Anatomía reproductora masculina
ilustración
-
Sistema reproductor masculino - ilustración
Las estructuras reproductivas masculinas son el pene, el escroto, los testículos, el epidídimo, las vesículas seminales y la próstata.
Sistema reproductor masculino
ilustración
-
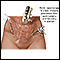
Antes y después de la reparación testicular - ilustración
En la evolución fetal normal, durante los últimos meses de gestación, los testículos evolucionan en el abdomen y descienden hacia el escroto en el feto masculino. En algunos casos, al nacer, uno o ambos testículos no han descendido al escroto. Si el testículo no desciende al escroto durante el primer año de vida del bebé, puede recomendarse cirugía para posicionar de forma adecuada el testículo dentro del escroto.
Antes y después de la reparación testicular
ilustración
-
Anatomía reproductora masculina - ilustración
Las estructuras reproductivas masculinas son el pene, el escroto, los testículos, el epidídimo, las vesículas seminales y la próstata.
Anatomía reproductora masculina
ilustración
-
Sistema reproductor masculino - ilustración
Las estructuras reproductivas masculinas son el pene, el escroto, los testículos, el epidídimo, las vesículas seminales y la próstata.
Sistema reproductor masculino
ilustración
-
Antes y después de la reparación testicular - ilustración
En la evolución fetal normal, durante los últimos meses de gestación, los testículos evolucionan en el abdomen y descienden hacia el escroto en el feto masculino. En algunos casos, al nacer, uno o ambos testículos no han descendido al escroto. Si el testículo no desciende al escroto durante el primer año de vida del bebé, puede recomendarse cirugía para posicionar de forma adecuada el testículo dentro del escroto.
Antes y después de la reparación testicular
ilustración
Actualizado: 7/1/2023
Versión en inglés revisada por: Kelly L. Stratton, MD, FACS, Associate Professor, Department of Urology, University of Oklahoma Health Sciences Center, Oklahoma City, OK. Also reviewed by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.