Análisis de semen
http://shows.acast.com/nuestra-salud
Es un examen para medir la cantidad y calidad del semen y de los espermatozoides de un hombre. El semen es el líquido espeso y blanco liberado durante la eyaculación y que contiene espermatozoides.
Este examen algunas veces se denomina espermograma.
Forma en que se realiza el examen
Usted necesitará suministrar una muestra de semen. Su proveedor de atención médica le explicará cómo recogerla.
Transcripción del video
Camino de emisión del esperma - Animación
Entre los órganos reproductores masculinos principales se encuentran los testículos, el epidídimo, la uretra, el conducto deferente, la próstata, la vesícula seminal y el pene. Los testículos están compuestos por estructuras enrolladas llamadas túbulos seminíferos, que es donde se producen los espermatozoides. La estructura sobre los túbulos seminíferos de los testículos se llama epidídimo. El esperma pasa de los túbulos seminíferos al epidídimo. En el epidídimo, los espermatozoides maduran mientras son almacenados en esta estructura. El proceso de eyaculación comienza cuando el pene se llena de sangre y se pone erecto. Con suficiente estimulación, el esperma maduro viaja desde el epidídimo a través del conducto deferente, un tubo muscular que impulsa el esperma hacia afuera gracias a contracciones de músculo liso. El esperma llega primero a la ampolla, en donde se agregan las secreciones de la vesícula seminal. Desde la ampolla, el fluido seminal es impulsado a través de los conductos eyaculatorios hacia la uretra, pasando primero por la próstata, en donde se agrega un fluido lechoso para formar el semen. Finalmente, el semen es eyaculado por el extremo de la uretra.
Los métodos para recoger una muestra de semen incluyen:
- Masturbarse en un frasco o taza estéril
- Usar un condón especial durante una relación sexual suministrado por su proveedor
Usted debe llevar la muestra al laboratorio en cuestión de 30 minutos. Si la muestra se recoge en la casa, manténgala dentro de un bolsillo interno de su abrigo para que permanezca a la temperatura del cuerpo mientras la está transportando.
Un especialista del laboratorio tiene que examinar la muestra en un lapso de 2 horas después de su recolección. Cuanto más rápido se analice la muestra, más confiables serán los resultados. Se evaluarán los siguientes aspectos:
- La forma en que el semen se espesa y solidifica y luego se vuelve líquido
- Espesor, acidez y contenido de azúcar del líquido
- Resistencia al flujo (viscosidad)
- Movimiento de los espermatozoides (motilidad)
- Número y estructura de los espermatozoides
- Volumen del semen
Preparación para el examen
Para tener un conteo adecuado de esperma, no tenga ninguna actividad sexual que provoque eyaculación por 2 a 3 días antes del examen. Sin embargo, este período no debe ser mayor de 5 días, después del cual la calidad puede disminuír.
Lo que se siente durante el examen
Hable con su proveedor si usted se siente incómodo con la forma como se ha de recoger la muestra.
Razones por las que se realiza el examen
El análisis de semen es uno de los primeros exámenes que se hacen para evaluar la fertilidad de un hombre y puede ayudar a determinar si un problema en la producción o calidad de los espermatozoides está causando dicha infertilidad. Aproximadamente la mitad de las parejas que son incapaces de concebir hijos tienen un problema de infertilidad masculina.
Infertilidad
Infertilidad significa que usted no puede quedar embarazada (concebir). Hay dos tipos de infertilidad:La infertilidad primaria se refiere a las parej...
El examen también se puede utilizar después de una vasectomía para constatar que no haya espermatozoides en el semen y con esto se puede confirmar el éxito del procedimiento.
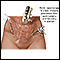
Vasectomía
Es una cirugía para cortar los conductos deferentes, que son los que llevan los espermatozoides desde los testículos hasta la uretra. Después de una...
El examen también se puede llevar a cabo para la siguiente afección:
- Síndrome de Klinefelter
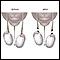
Síndrome de Klinefelter
También llamado 47,XXY, es una afección genética que se presenta en los hombres cuando tienen un cromosoma X extra. Esto puede causar problemas con ...
 ImagenLea el artículo ahora Marcar el artículo como favorito
ImagenLea el artículo ahora Marcar el artículo como favorito
Resultados normales
A continuación, se enumeran algunos valores normales comunes:
- El volumen normal varía de 1.5 a 5.0 mililitros por eyaculación.
- El conteo de espermatozoides varía de 20 a 150 millones por mililitro.
- Por lo menos el 60% de los espermatozoides deben tener una forma normal y mostrar un movimiento normal hacia adelante (motilidad).
Los rangos de los valores normales pueden variar ligeramente entre diferentes laboratorios. Hable con su proveedor acerca del significado de los resultados específicos de su examen.
Transcripción del video
Producción de esperma - Animación
Los espermatozoides son producidos, almacenados y liberados por el sistema reproductor masculino. Aquí se pueden ver las partes del sistema reproductor masculino: los testículos, la uretra, el conducto deferente, la próstata, la vesícula seminal y el pene. Los testículos contienen estructuras en forma de espiral llamadas túbulos seminíferos, que es donde se producen los espermatozoides. Los ovarios de la mujer sólo necesitan producir un óvulo al mes, pero los túbulos seminíferos del hombre producen más de doce mil millones de espermatozoides al mes. La estructura ubicada encima de los túbulos seminíferos es el epidídimo. Los espermatozoides llegan a este órgano para madurar y luego se almacenan ahí. Este período de maduración tarda generalmente unos veinte días. Antes de la relación sexual, el pene se llena de sangre y se pone erecto. Luego, si hay suficiente estimulación, comienza el proceso de eyaculación. Aquí se puede ver cómo se desplazan los espermatozoides maduros desde el epidídimo hasta el conducto deferente, un tubo muscular estrecho de unos 46 centímetros de largo. Las suaves contracciones de este músculo impulsan a los espermatozoides hacia afuera. Éstos llegan primero a la ampolla, la parte más ancha de los conductos deferentes y luego pasan a los conductos eyaculatorios. Aquí, una secreción líquida de la vesícula seminal se mezcla con los espermatozoides. El fluido seminal contiene fructosa, un tipo de azúcar que los espermatozoides utilizan como combustible. Éste también contiene alcalinos, los que ayudan a contrarrestar el ambiente ácido natural de la vagina y el útero para que los espermatozoides tengan más posibilidades de sobrevivir. De ahí, la mezcla líquida es impulsada hacia la uretra, a través de los conductos eyaculatorios, pasando primero por la próstata, en donde se agrega el fluido prostático lechoso, formando la sustancia que conocemos como semen. El fluido prostático ayuda a los espermatozoides a desplazarse más rápidamente, lo que es importante para llegar hasta el óvulo. Finalmente, alrededor de una cucharada de semen es expulsada o eyaculada por el otro extremo de la uretra, ubicado al final del pene. Desde el momento que los espermatozoides abandonan el cuerpo del hombre, éstos tienen entre 12 y 48 horas para encontrar y fecundar un óvulo, suponiendo que esté disponible. La mayoría de los espermatozoides nunca lo logran. De los 300 millones de espermatozoides eyaculados, apenas unos 200 sobrevivirán para alcanzar el óvulo y sólo uno de ellos logrará fecundarlo.
Un resultado anormal no siempre significa que haya un problema con la capacidad del hombre para engendrar hijos. Por lo tanto, no es completamente claro cómo se deberían interpretar los resultados.
Significado de los resultados anormales
Los resultados anormales pueden sugerir que hay un problema de infertilidad masculina. Por ejemplo, si el conteo de espermatozoides es muy bajo o muy alto, un hombre puede ser menos fértil. La acidez del semen y la presencia de glóbulos blancos (sugiriendo una infección) pueden afectar la fecundidad. Los exámenes pueden revelar formas o movimientos anormales de los espermatozoides.
Sin embargo, existen muchas incógnitas con relación a la fecundidad masculina. Si se encuentran anomalías, se pueden requerir exámenes adicionales. Algunas veces se repite un análisis de semen para verificar cambios y variaciones en los resultados del examen.
Muchas de las causas en la infertilidad masculina son tratables.
Riesgos
No hay ningún riesgo.
Consideraciones
Lo siguiente puede afectar la fecundidad de un hombre:
- Alcohol
- Muchos fármacos recetados o drogas psicoactivas
- Tabaco
Revisado por
Sovrin M. Shah, MD, Associate Professor, Department of Urology, The Icahn School of Medicine at Mount Sinai, New York, NY. Review provided by VeriMed Healthcare Network. Also reviewed by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.
Jeelani R, Bluth MH. Reproductive function and pregnancy. In: McPherson RA, Pincus MR, eds. Henry's Clinical Diagnosis and Management by Laboratory Methods. 24th ed. Philadelphia, PA: Elsevier; 2022:chap 26.
Swerdloff RS, Wang C. The testis and male hypogonadism, infertility, and sexual dysfunction. In: Goldman L, Cooney KA, eds. Goldman-Cecil Medicine. 27th ed. Philadelphia, PA: Elsevier; 2024:chap 216.






 Todos los derechos son reservados.
Todos los derechos son reservados.
